В статье обсуждаем артериальную гипертензию. Рассказываем о причинах ее появления, характерных признаках, степенях и формах. Вы узнаете, как диагностировать заболевание и как его лечить, какая необходима профилактика для предотвращения повторного возникновения симптомов.
Что это такое артериальная гипертензия
Артериальная гипертензия – заболевание, при котором происходит стойкое повышение АД от 140/90 единиц ртутного столба. Если гипертония – это разовое повышение давления на фоне каких-либо факторов, то гипертензия – стойкой явление, может быть как самостоятельной болезнью, так и синдромом – комплексом симптомов при другом недуге.
Самостоятельное заболевание также называют гипертонической болезнью, на нее приходится 90-95% случаев, остальные 5-10% составляет вторичная форма.
Причины артериальной гипертензии
Основные факторы риска, провоцирующие развитие болезни:
- стрессы и эмоциональные перенапряжения;
- атеросклероз сосудов головного мозга;
- ожирение;
- малоподвижный образ жизни;
- злоупотребление солью;
- курение и употребление алкоголя;
- наследственность.
У мужчин риск развития артериальной гипертензии наблюдают в возрасте 35-50 лет. У женщин болезнь нередко возникает в период климакса.
Симптомы артериальной гипертензии
Основные симптомы артериальной гипертензии:
- повышение давления;
- головокружения, ощущение тяжести в голове;
- пульсирующая боль в затылке, может отдавать в глаза;
- мелькание пятен перед глазами;
- посторонние звуки в ушах;
- покраснение лица;
- покалывание и онемение пальцев рук и ног;
- отечность лица после сна;
- приступы тошноты;
- отечность ног;
- повышенное потоотделение;
- озноб тела;
- чувство тревоги и страха;
- тахикардия;
- снижение работоспособности.
Степени и формы артериальной гипертензии
Артериальную гипертензию разделяют на 3 степени развития:
- 1 степень – отсутствуют изменения органов-мишеней (сердца, головного мозга и почек), уровень кровяного давления повышается периодично и самостоятельно возвращается к исходным показателям. Скачки давления сопровождает умеренная цефалгия, нарушения сна и повышенная утомляемость. Показатели давления в пределах 140-159 на 90-99 единиц рт. ст.
- 2 степень – на этой стадии возможны небольшие патологические изменения в головном мозге, сердце и почках в виде сужения коронарных сосудов, наличия атеросклеротических бляшек, увеличения левого желудочка сердца, почечной недостаточности, сужении сосудов сетчатки глаза. Показатели давления – 160-179 на 100-109 мм рт. ст.
- 3 степень – тяжелая форма, при которой нарушается кровообращение во внутренних органах. Со стороны сердца и сосудов диагностируют сердечную недостаточность, стенокардию, инфаркт миокарда, закупорку артерий. Осложнения со стороны мозга – транзиторная ишемическая атака, инсульт, сосудистые деменции, гипертензивная энцефалопатия. Со стороны почек – почечная недостаточность. Показатели давления – от 180/110 мм ртутного столба.
Первичная артериальная гипертензия имеет несколько форм:
- Гиперадренергическая – возникает в результате выбросов в кровь адреналина и норадреналина у молодых людей, у больных бледнеет или краснеет кожа лица, пульсирует в голове, возникает озноб и тревожность. При отсутствии стабилизации давления вероятно развитие гипертонического криза.
- Гипоареиновая – возникает в результате повышенной секреции гормона альдостерона у пожилых людей, он задерживает натрий и воду в организме. Для этого вида заболевания характерны сильные отеки.
- Гиперренинная – быстропрогрессирующая болезнь с тяжелым течением и резкими скачками показателей давления, наиболее частые проявления – головокружения, интенсивная цефалгия, приступы тошноты, рвота.
Вторичная или симптоматическая гипертензия возникает в качестве синдрома при других заболеваниях.
Формы вторичной болезни:
- почечная;
- эндокринная;
- гемодинамическая;
- неврогенная;
- легочная;
- лекарственная.
Почечная форма заболевания возникает при сужении артерии, которая проходит через орган, в результате в почках нарушается кровообращение, орган начинает вырабатывать вещества, повышающие артериальное давление. Сужение артерии провоцирует атеросклероз, тромбы, гематомы и опухоли, дисплазия, амилоидоз или пиелонефрит. Для почечной гипертензии характерны боли в пояснице.
Эндокринная форма возникает при заболеваниях эндокринной системы – феохромоцитоме, синдроме Конна, синдроме Иценко-Кушинга. Основные симптомы – головные боли, онемение конечностей, общая слабость.
Гемодинамическая форма нередко возникает на поздней стадии сердечной недостаточности и при сужении аорты. Неврогенной гипертензии способствует атеросклероз головного мозга, внутричерепные опухоли, энцефалит, энцефалопатия.
Легочная гипертензия возникает редко при повышенном АД в легочных артериях. Основные причины – сужение сосудов, увеличение толщины или отеки стенки, воспалительные процессы, тромбы, эмболии.
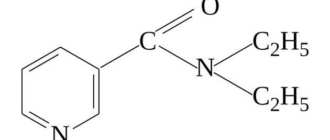
Развитие лекарственной артериальной гипертензии возможно в результате побочного эффекта приема определенных медикаментов. Избежать развития заболевания можно, если не заниматься самолечением и не превышать дозировки лекарств, назначенные врачом.
Диагностика артериальной гипертензии
Основа диагностики – измерение и контроль артериального давления. В обязательном порядке также проводят физиакальное исследование, которое включает пальпацию, простукивание участков тела, прослушивание внутренних органов. Больному назначают электрокардиограмму. При подозрении на артериальную гипертензию врач проводит сбор и анализ анамнеза.
Пациенту назначают следующие методики диагностики:
- биохимический анализ крови – помогает определить уровень сахара и холестерина в крови, что говорит о наличии или отсутствии сахарного диабета и атеросклероза;
- ЭКГ – выявляет или исключает нарушения сердечного ритма, а также увеличение (гипертрофию) левого желудочка;
- ультразвуковое исследование сердца – позволяет выявить дефекты сердца, нарушения функции и состояние его клапанов;
- рентгенография – методики артериография и артография позволяют определить состояние стенок артерий и их просвета, выявить наличие холестериновых накоплений, врожденное сужение аорты;
- допплерография – исследование определяет силу венозного и артериального кровообращения, его нарушения;
- УЗИ щитовидной железы – помогает выявить патологии эндокринной системы, также пациент сдает анализ крови на гормоны;
- УЗИ почек – определяет состояние органа и сосудов, пронизывающих его.
Лечение артериальной гипертензии
Основная терапия первичной артериальной гипертензии состоит в изменении образа жизни. Лечение включает нормализацию режимов работы и отдыха, полноценный сон, правильное питание и умеренные физические нагрузки. Необходимо исключить курение и алкоголь, отказаться от употребления кофе. В обязательном порядке пациентам необходимо снижать потребление соли до 1 грамма в день.
Основа терапии вторичной артериальной гипертензии заключается в лечении первичного заболевания. Остальные рекомендации также включают ведение здорового образа жизни.
В каждом случае врачи также назначают медикаментозные средства для снижения кровяного давления, препараты для купирования других симптомов – нестероидные противовоспалительные и обезболивающие, противорвотные, антикоагулянты для разжижения крови и т.д.
Основные группы гипотензивных препаратов:
- альфа-адреноблокаторы – блокируют рецепторы к действию адреналина и норадреналина, снижают спазм артериол;
- бета-адреноблокаторы – снижают давление за счет снижения частоты сердечных сокращений и сердечного выброса;
- диуретики – выводят из организма натрий и хлор, снижают нагрузку на почки, снижают артериальное давление;
- ингибиторы АПФ – блокируют ангиотензинпревращающий фермент;
- блокаторы кальциевых каналов – снижают проникновение кальция в мышечные клетки сердца и сосудов, расширяют артерии.
Подробнее о лечении артериальной гипертензии вы узнаете в следующем видео:
Профилактика артериальной гипертензии
Артериальная гипертензия – тяжелое заболевание, влекущее за собой серьезные, угрожающие здоровью и жизни осложнения со стороны сердца, головного мозга и почек. Избежать заболевания помогут простые правила профилактики:
- исключите вредные привычки – не курите и не злоупотребляйте алкоголем;
- сократите потребление кофе и соли;
- исключите стрессы и эмоциональные перенапряжения;
- нормализуйте режимы работы и отдыха;
- спите не менее 8 часов в день;
- правильно питайтесь;
- поддерживайте форму, при наличии лишнего веса худейте при помощи здорового питания и спорта, а не голодания и диет;
- включите физическую активность в распорядок дня;
- своевременно лечите все заболевания.
Что нужно запомнить
- Артериальная гипертензия – стойкое повышение кровяного давления от 140/90 единиц ртутного столба.
- Артериальная гипертензия может быть самостоятельной болезнью, также она возникает на фоне других заболеваний.
- Патология имеет 3 степени течения, на последней происходит повреждение сердца, головного мозга и почек.
- Лечение артериальной гипертензии включает использование медикаментозных средств и изменение образа жизни.
- Лечение вторичной гипертензии начинают с устранения основной болезни.